Instabilità di caviglia peritalare laterale

In questo articolo parliamo in dettaglio di:
- L’instabilità di caviglia e prevenzione dell’artrosi
- Artrosi di caviglia primaria e post-traumatica
- Instabilità di caviglia peritalare laterale
- Instabilità di caviglia peritalare laterale: strutture anatomiche interessate e diagnosi
- Instabilità di caviglia peritalare laterale: intervento chirurgico
- Conclusioni
Autori: F. G. Usuelli, M. Boga, U. A. Montrasio
Un osso prossimalmente e 26 ossa ed altrettante articolazioni distalmente, influenzano l’allineamento e la biomeccanica della caviglia.
L’involucro offerto dai tessuti molli a livello di questo distretto anatomico è, per di più, molto sottile. Ripetuti traumi e talvolta interventi chirurgici riparativi inadeguati ne possono compromettere l’elasticità ed associati ad altri fattori, quali la formazione di osteofiti e periodi prolungati di immobilizzazione, possono contribuire ad una progressiva perdita di articolarità ed all’instaurarsi di un’artrosi di tibio-tarsica.
L’instabilità di caviglia e prevenzione dell’artrosi
Pertanto, un corretto inquadramento diagnostico ed un’adeguata scelta terapeutica nella cura dell’instabilità di caviglia non devono essere letti come mera risoluzione di un problema o di una limitazione funzionale lamentata dal paziente, bensì come prevenzione di una ben più grave artrosi dell’articolazione in esame(1).
La caviglia, infatti, forma un’unità funzionale con l’articolazione sottoastragalica e più in generale con quella che tradizionalmente definiamo “coxa pedis”(2).
Il sistema cosi delineato è in grado di dissipare efficientemente le forze compressive, di taglio e rotazionali cui l’organismo è soggetto durante la stazione eretta e nelle varie fasi del ciclo del passo. La caratteristica ampia superficie di contatto delle superfici articolari è sufficiente a garantire stabilità statica(3). L’ausilio delle componenti legamentose e muscolari-propriocettive diventa determinante, invece, in dinamica(4).
Torna in cima
Artrosi di caviglia primaria e post-traumatica
L’efficienza di tale complesso può essere dedotto indirettamente dalla notevole resistenza della caviglia alla degenerazione artrosica primaria. Un malallineamento, una lesione legamentosa o cartilaginea, al contrario, che minino all’integrità dell’intero sistema può facilmente esitare in un’artrosi secondaria (post-traumatica o infiammatoria).
È, quindi, chiaro che il tema dell’instabilità di caviglia non possa ridursi alla sola articolazione tibiotarsica, ma che tale argomento debba essere rivisitato a partire da una più completa definizione, quale quella di instabilità peritalare. Tema di questa relazione sarà esclusivamente l’instabilità peritalare laterale.
Torna in cima
Instabilità di caviglia peritalare laterale
Anatomia
1] Lo scheletro
1.1) Tibio-tarsica
La tibiotarsica è un’articolazione altamente congruente e dinamica che consta di 3 ossa (oltre a legamenti collaterali e sindesmotici). L’astragalo risiede all’interno del mortaio costituito da tibia e perone, conservando una congruenza reciproca con entrambe le faccette articolari malleolari durante tutta l’escursione articolare.
Tuttavia, le superfici articolari malleolari mediali e laterali esprimono la massima superficie di contatto esattamente a metà della fase di appoggio (stance phase) durante il ciclo del passo, che, pertanto, rappresenta il momento di massima stabilità ossea intrinseca della tibiotarsica.
Inman si è dedicato allo studio della conformazione del mortaio costituito da tibia e perone, notando come il suo raggio di curvatura sia più largo di quello dell’astragalo di un ordine di grandezza pari ad 1 mm lateralmente ed a 2,1 mm medialmente (valori medi derivati da uno studio eseguito su 100 preparati da cadavere). Questa osservazione è ritenuta dimostrazione della presenza di un movimento di rotazione orizzontale anche in questa articolazione (5). Inman nello stesso studio ha poi descritto la reale forma dell’astragalo che sarebbe assimilabile ad una sezione di tronco di cono con un raggio mediale più corto di quello laterale con delle evidenti implicazioni a livello dell’isometria legamentosa ipotizzata successivamente da Leardini(6)
Infine, il plafond tibiale presenta un orientamento concavo sul piano antero-posteriore, ma soprattutto leggermente elevato sul lato mediale a formare un angolo tibiotalare pari a 92,2 nelle donne e 94,4 gradi negli uomini, con una lieve tendenza ad incrementare direttamente proporzionale all’età (recente studio radiologico effettuato su 75 volontari sani.)(7)
1.2) Sotto-astragalica – Coxa pedis
L’articolazione sottoastragalica comprende tre faccette articolari (posteriore, antero-mediale e antero-laterale) che si combinano con le faccette articolari di scafoide (per l’astragalo) e cuboide (per il calcagno) a dar vita al complesso definito come coxa pedis. Tale complesso produce movimenti e fenomeni di vero e proprio scorrimento triplanari che giocano un ruolo determinante nella posizione e nella funzione del retropiede rispetto alla caviglia (8).
2] I Legamenti
2.1) Tibio-tarsica
Il complesso laterale è costituito da legamento peroneo-astragalico anteriore, peroneo calcaneale e peroneo-astragalico posteriore. Ovviamente, il loro ruolo differisce in base alla posizione della caviglia, così in massima dorsiflessione il peroneo astragalico posteriore risulta sottoposto alla massima tensione, mentre il peroneo-astragalico anteriore è lasso, viceversa in massima plantar-flessione.
Studi di sezionamento dei legamenti e successive prove di carico hanno aiutato a comprendere meglio il ruolo dei tessuti molli nella stabilizzazione della caviglia. Infatti, Johnson e Markolf, analizzando la sezione isolata del legamento peroneo-astragalico anteriore, hanno trovato solo esigui cambiamenti in termini di lassità della tibiotarsica in dorsiflessione. È, pertanto, chiaro, come il legamento peroneo-astragalico anteriore controlli e limiti il “talar-tilt” durante tutta l’articolarità, ma sia determinante solo in plantarflessione ed in posizione neutra. In dorsiflessione tale controllo viene esercitato, invece, dalle altre due componenti legamentose4,9.
La stabilità della caviglia in carico in statica dipende, comunque, dall’anatomia articolare. Studi su cadavere condotti da gruppi di studi diversi hanno quantificato questo aspetto.
La congruità articolare è responsabile del 100% della stabilità in carico in inversione-eversione e del 30% in rotazione.
Inoltre, anche in dinamica i tessuti molli sono i principali stabilizzatori sul piano antero-posteriore e neutralizzatori delle forze torsionali, ma giocano un ruolo secondario rispetto alla geometria scheletrica della tibiotarsica come stabilizzatori dell’inversione-eversione3,5. Tale aspetto è indirettamente confermato dagli studi di isometricità del legamento peroneo-astragalico anteriore e del peroneo-calcaneare di Leardini10, che hanno recentemente ridefinito la biomeccanica della caviglia. Secondo questo nuovo modello fisico, i due complessi tibia-perone e astragalo-calcagno ruoterebbero reciprocamente senza resistenza rispetto a segmenti inestensibili corrispondenti a legamento-peroneo-astragalico anteriore e peroneo-calcaneale.
2.2) Sottoastragalica – coxa pedis
Anche la sottoastragalica è definibile come una struttura anatomica a stabilità intrinseca con i tessuti molli a svolgere un ruolo di stabilizzatori secondari. In base agli studi anatomici di Harper distinguiamo tre strati di struttura legamentose11.
Uno strato superficiale che comprende la componente laterale del retinacolo inferiore, il legamento collaterale laterale talo-calcaneale e il legamento peroneo calcaneale. Lo strato intermedio consta della componente intermedia del retinacolo e del legamento cervicale. Lo strato profondo, invece, è costituito da componente mediale del retinacolo e legamento interosseo astragalo-calcaneale.
È ancora un dibattito aperto in biomeccanica se il ruolo predominante di stabilizzatore secondario sia da attribuire al legamento peroneo-calcaneale (strato superficiale) o al legamento interosseo (strato profondo)12.
3] I muscoli
In tale sede è utile solo annoverare il ruolo di stabilizzatori in dinamica di peroneo breve e peroneo lungo13. Tale affermazione riveste un significato rilevante in clinica in tutti quei casi di integrità delle strutture anatomiche, ma di persistente instabilità soggettiva riferita dal paziente per un’ incompleta rieducazione propriocettiva.
È bene inoltre ricordare il ruolo attivo di questi due tendini ai fini di ridurre al minimo il loro sacrificio in interventi di ricostruzione legamentosa.
Torna in cima
Instabilità di caviglia peritalare laterale: strutture anatomiche interessate e diagnosi
Le strutture anatomiche interessate dall’instabilità peritalare laterale sono, quindi, tante e complesse.
Riteniamo, perciò, fondamentale sistematizzarle all’interno di una classificazione che possa guidare nel processo di elaborazione diagnostica e del successivo iter terapeutico. Distinguiamo, pertanto: instabilità favorite da deviazioni assiali ( cui siano associate o meno lesioni legamentose), instabilità determinate esclusivamente da lesioni legamentose ed, infine, instabilità funzionali.
1] Deviazioni assiali
Il varismo di caviglia e retropiede rappresenta un riconosciuto fattore di rischio di instabilità. Ha un’incidenza dell’8% nei pazienti affetti da instabilità e del 28% nei pazienti con recidiva di instabilità in esiti di intervento di plastica legamentosa14.
È fondamentale, in caso di deformità scheletrica o articolare, individuarne la CORA (secondo Paley)15 per comprenderne aspetti patogenetici e per pianificare un eventuale trattamento. Distinguiamo, pertanto, anomalie geometriche scheletriche-articolari, che influenzino la biomeccanica della caviglia1.A da quelle che interferiscono con la sottoastragalica-coxa pedis1.B.
1.1) CAVIGLIA
La biomeccanica della caviglia può evidentemente essere interessata da alterazioni assiali presenti a livello della tibio-tarsica1.A.1, ma anche a livello del retropiede1.A.2.
1.1.1) TIBIO-TARSICA
Deviazioni assiali portano ad una distribuzione asimmetrica dei vettori di carico a livello delle articolazioni. In caso di varismo di tibiotarsica, è presente un sovraccarico sul comparto mediale, ma anche una spinta in inversione, esercitata dal tendine d’Achille sul calcagno16.
Quest’ultima forza comporta uno stress maggiore a livello delle componenti legamentose laterali della caviglia. Questo spiega perché l’ instabilità laterale sia la seconda causa più frequente di artrosi post-traumatica di caviglia.
1.1.2) RETROPIEDE
In caso di supinazione della sottoastragalica, la situazione può anche essere peggiore della precedente, perché il compenso a livello del movimento di inversione-eversione può avvenire esclusivamente a livello della caviglia. Pertanto, il rischio di instabilità diventa alto17.
Infatti, in un piede cavo il vettore di forza del tendine d’Achille è medializzato e frequentemente il tibiale anteriore è debole (specialmente nei casi di Charcot- Marie Tooth 1 e 2), insufficiente a compensare la spinta in plantarflessione del primo metatarsale, esercitata dal peroneo lungo. Si genera, così, un malallineamento multiplanare anche dell’avampiede (iperpronazione dell’avampiede).
Quando, poi, la deformità diviene rigida, si riduce la superficie d’appoggio plantare. Questo si associata al sovraccarico laterale del piede, ed alla debolezza relativa del peroneo breve, favorendo l’instaurarsi di instabilità di caviglia18.
1.2) SOTTOASTRAGALICA-COXA PEDIS
Un fattore anatomico predisponente per l’instabilità della sottoastragalica potrebbe essere l’angolo di inclinazione della faccetta articolare posteriore dell’astragalo. Kato19 ha individuato una metodologia per misurarlo, tracciando una linea tra i margini anteriore e posteriore della faccetta articolare dell’astragalo ed una seconda linea tangenziale a tale faccetta articolare in una radiografia in carico del piede. La misurazione di questo parametro in 50 pazienti affetti da instabilità della sottoastragalica di tipo post-traumatico e in un gruppo di controllo ha dato esito a risultati sorprendenti. Questi pazienti hanno tutti registrato un angolo significativamente più basso. Potrebbe essere la prova di una maggior mobilità della sottoastragalica, confermata, nello stesso studio, da radiografie sotto stress (casetto anteriore), che evidenziavano una significativa maggior dislocazione anteriore del calcagno rispetto all’astragalo in questo stesso gruppo di pazienti.
2] INSTABILITÀ LEGAMENTOSE
2.1) TIBIO-TARSICA
Le lesioni acute legamentose di caviglia sono tra le lesioni più frequentemente osservate in un comune pronto soccorso. Rappresentano il 25% delle lesioni del sistema muscolo-scheletrico. Ogni anno vengono visitati 20000 pazienti per questo problema negli Stati Uniti. Una lesione legamentosa è presente nel 10-15% di ogni trauma in inversione della caviglia. La lesione del legamento peroneo-astragalico anteriore si presenta come lesione isolata nel 50-75% dei casi. È associata a lesione del peroneo-calcaneale nei traumi maggiori nel 15-25% dei casi. La lesione del peroneo-calcaneale si presenta, invece, come isolata solo nell’1% dei casi, mentre la lesione del peroneo-astragalico posteriore isolata è anedottica20.
Il meccanismo di lesione più frequente è un trauma in supinazione con una spinta forzata in inversione ed intrarotazione. Si tratta, quindi, di una forza in distrazione laterale ed in compressione mediale. È frequentemente associato ad una lesione condrale anteriore della tibia, del malleolo mediale e della faccetta articolare mediale dell’astragalo. In fase riparativa è possibile la formazione di osteofiti, non sempre sintomatici (50%)21. È descritta in letteratura una classificazione del trauma in 3 stadi. In un primo stadio non si evidenzia clinicamente alcuna instabilità, nel secondo stadio è presente una maggior tumefazione ed una parziale instabilità, che diventa completa ed associata ad una maggiore compromissione dei tessuti molli nel terzo stadio.
L’utilità clinica in letteratura di tale classificazione è dibattuta ed è dimostrato che non esiste alcuna differenza prognostica tra lo stadio 2 e 3. Importante, quindi, sarebbe riconoscere una banale distorsione da una compromissione del comparto laterale. A tal fine è stato dimostrato in uno studio comparato essere più attendibile una rivalutazione a 5 giorni (quando è eseguibile il test del cassetto anteriore) rispetto all’immediata valutazione22. Di interesse chirurgico, tuttavia, sono le lesioni che determinano instabilità cronica, con l’esclusione di determinate popolazioni di sportivi per cui può essere giustificato un precoce trattamento chirurgico prima dell’instaurarsi di un’instabilità cronica. I dati a suffragio di un intervento in acuto in sportivi professionisti restano, comunque, discordanti. È, invece, assodato che solo il 20% delle lesioni legamentose acute determinano instabilità cronica23.
2.2) SOTTOASTRAGALICA
È fondamentale distinguere due diverse entità patologiche all’interno di questo sottogruppo. Esiste un’ instabilità di sottoastragalica associata ad instabilità di caviglia in cui il meccanismo di lesione e’ una prosecuzione del movimento lesionale di inversione ed intrarotazione con il piede in plantarflessione. Tale meccanismo di lesione crea una rottura progressiva del legamento peroneo-astragalico anteriore, poi del peroneo calcaneale, successivamente del talo-calcaneale laterale e del legamento cervicale e, infine, del legamento interosseo24.
Un secondo diverso meccanismo è, invece, responsabile dell’instabilità isolata di sottoastragalica in base agli studi artrografici di Meyer (1986)12. E’ una forza esercitata in supinazione a livello della sottoastragalica con la caviglia in plantarflessione. In tal caso la sequenza di lesione sarebbe significativamente diversa, con una primitiva lesione del peroneo-calcaneale, successiva del legamento cervicale e dell’ interosseo.
Questa spiegazione sarebbe coerente con gli studi di Pisani2 eseguiti su 21 atleti (prima artrografici e successive rivalutazioni con RMN), che identifica l’instabilità isolata di sottoastragalica con la rottura del legamento interosseo. Tale danno parrebbe essere riconducibile alla decelerazione dell’astragalo sul calcagno, con la caviglia in massima plantarflessione. Si tratterebbe, dunque, di una sorta di colpo di frusta dell’articolazione sottoastragalica in toto. Entrambe gli autori sono concordi nell’identificare come popolazione a rischio gli sportivi delle attività indoor (basket e pallavolo) e del salto.
3] INSTABILITÀ FUNZIONALE
È una complessa sindrome neuro-muscolare in cui fattori biomeccanici e costituzionali si combinano. Alcuni studi hanno mostrato una correlazione tra instabilità funzionale ed aumentata lassità, documentata da radiografie sotto stress, la cui riproducibilità è comunque bassa25.
Studi elettromiografici hanno evidenziato una maggior tempo di latenza dei peronieri durante il movimento di inversione forzata e potrebbero significare un ruolo rilevante della propriocezione in tale patologia.
Torna in cima
Instabilità di caviglia peritalare laterale: intervento chirurgico
1] CLINICA
1.1) LESIONE ACUTA
L’attendibilità dell’esame obiettivo può essere aumentata da una seconda valutazione ripetuta a pochi giorni dal trauma. È importante distinguere una semplice distorsione da una lesione legamentosa, perché ad una corretta diagnosi è associata una prognosi migliore. La sola dolorabilità alla palpazione non può essere dirimente nel distinguere una semplice distorsione da compromissione legamentosa. Al contrario, dolorabilità in associazione a discromia legata all’ ematoma hanno insieme una sensibilità pari al 90% per la lesione legamentosa.
Il cassetto anteriore ha una sensibilità del 73% ed una specificità del 97%. I tre segni clinici in combinazione hanno una sensibilità del 100% ed una specificità del 77%. In base a questi dati, l’ISAKOS (International Society of Arthroscopy, Knee Surgery and Orthopaedic Sports Medicine)26 ha recentemente definito la valutazione clinica ritardata rispetto al trauma come l’esame di scelta nei traumi distorsivi della caviglia e nelle sospette lesioni legamentose.
1.2) INSTABILITÁ CRONICA: INDICAZIONE CHIRURGICA
La prima valutazione del paziente deve essere l’analisi del passo e della statica alla ricerca di possibili deformità assiali. In caso di un quadro clinico di deformità del retropiede in varismo, è necessario andare a studiare l’ eventuale presenza di un quadro sindromico di piede cavo varo (Coleman block test e test di funzione dell’apparato muscolo-tendineo)17. In caso di sospetta instabilità legamentosa pura, il talar tilt test è spesso impraticabile e ancor più spesso inattendibile.
Il cassetto anteriore è invece il test di scelta, ma spesso viene eseguito erroneamente e perde in sensibilità e specificità. Il cassetto anteriore, infatti, non deve essere eseguito come una semplice trazione con il tentativo di produrre uno scivolamento anteriore dell’astragalo rispetto alla tibia. Al contrario, deve essere combinato con un movimento rotatorio, poiché il deltoideo integro impedisce il semplice scorrimento in senso-antero-posteriore dell’astragalo. È, pertanto, necessario essere esercitare una spinta sul piede in avanti associata ad una intra-rotazione20.
2] IMAGING RX
Radiografie standard del piede e della caviglia in carico sono fondamentali per individuare eventuali deformità scheletriche e di conseguenza per indirizzare la classificazione eziologica ed il successivo conseguente trattamento. In proiezione laterale, la deformità in cavismo del piede può essere misurata con l’indice di Meary, l’angolo talocalcaneale ed il calcaneal-pitch angle. Nella proiezione del mortaio, la congruenza articolare può essere studiata con l’angolo laterale tibiale distale (valore nomale 88 gradi)7.
In presenza di deformità può essere insufficiente uno studio radiologico standard e per pianificare il trattamento risultano fondamentali teleradiografie (in entrambe le proiezioni) per individuare asse meccanico ed anatomico di ginocchio, tibia e caviglia e per individuare la CORA della deformità. Recentemente è, poi, stata introdotta la proiezione di Saltzman e El-Khoury ( una modifica della proiezione di Cobey) per individuare la CORA delle deformità in caso di alterazioni associate di caviglia e retropiede7.
La riproducibilità delle radiografie sotto stress è sempre un evidente problema, al punto che il loro uso permane quasi esclusivamente nello studio dell’instabilità della sottoastragalica. In tale patologia le proiezioni più utilizzate sono le proiezioni di Broden sotto stress11 a cui si è aggiunta la proiezione del cassetto anteriore descritta da Kato19. La continua attenzione verso nuove e più moderne metodiche sottolinea, comunque, come la riproducibilità di queste metodiche non sia del tutto affidabile.
2.1) IMAGING AVANZATO
LA RMN è sicuramente indicata nello studio dell’instabilità laterale e delle patologie concomitanti, come tendinopatia dei peronieri e lesioni osteocondrali. La RMN è stata descritta come estremamente specifica per il legamento peroneo-astragalico anteriore (100%) ed il peroneo-calcaneale (83%).
Tuttavia, è afflitta da una bassa sensibilità (rispettivamente 56 e 50%)20. Alcuni autori suggeriscono, perciò, un maggior utilizzo a fini diagnostici delle tecniche artroscopiche o, quantomeno, di completamento diagnostico durante un iter chirurgico4.
2.2) IL TRATTAMENTO CHIRURGICO
L’indicazione e il trattamento chirurgico adeguato devono essere guidati da un corretto approccio diagnostico. Infatti, la ricostruzione della sola componente legamentosa in un quadro di importante deformità ha un elevato rischio di recidiva e insuccesso.
Al contrario, una correzione della sola deformità ossea, senza considerare un bilancio dei tessuti molli (legamenti e apparato muscolo-tendineo), può allo stesso modo produrre risultati non completamente soddisfacenti. Riteniamo, pertanto, utile sistematizzare i trattamenti facendo riferimento alla classificazione eziologica proposta.
2.2.1) DEVIAZIONI ASSIALI SOPRAMALLEOLARI E DI TIBIOTARSICA COME CAUSA DI INSTABILITÁ DI CAVIGLIA
In questo gruppo di pazienti è fondamentale ripristinare la congruenza articolare al fine primario di risolvere una diagnosticata instabilità e, secondariamente, per prevenire una successiva eventuale degenerazione artrosica.
La tecnica chirurgica più ampiamente descritta in letteratura è quella delle osteotomie sopra malleolari in addizione mediale, ma sono descritte esperienze chirurgiche di sottrazione laterale. È sempre basilare correggere la deformità il più vicino possibile alla sua CORA. In quest’ottica si legge la suggestiva serie di casi pubblicata recentemente da Hinterman per affrontare le deformità con CORA prettamente intra-articolare. L’autore ha, infatti, presentato una casistica di osteotomie intra articolari con buoni risultati ad un follow-up a breve e medio termine, che tuttavia restano un’esperienza isolata, probabilmente anche per la notevole difficoltà della tecnica chirurgica.
La caviglia è costituita da tre ossa e da un complesso sistema legamentoso tra loro. I principi di correzione, quindi, delle osteotomie prossimali di tibia non possono essere applicati a questo distretto anatomico. Un’ isolata correzione dell’orientamento articolare della tibia distale può non essere sufficiente a determinare una correzione della distribuzione del carico. La ragione di questo fenomeno risiede nella estrema congruenza della tibiotarsica: il perone e i tessuti molli circostanti possono impedire all’astragalo di allinearsi al cambiamento della tibia. Una modifica acuta della superficie articolare tibiale può, quindi, anche indurre un aggravamento della distribuzione dei carichi.
Recenti studi biomeccanici hanno dimostrato spostamenti paradossi mediali nelle deformità in valgismo e laterali nelle deformità in varismo. Pertanto, in un corretto planning osteotomico, il ruolo del perone e di un’eventuale sua osteotomia e’ sempre da considerare e studiare (27). Infine, recenti osservazioni biomeccaniche, hanno mostrato che le deformità in varismo provocano anche uno spostamento anteriore dei carichi e questo e’ un aspetto ancora più rilevante nei casi di sublussazione anteriore dell’astragalo rispetto al mortaio della tibio-tarsica.
2.2.1.1) DEVIAZIONI ASSIALI DI RETROPIEDE COME CAUSA DI INSTABILITÁ DI CAVIGLIA
Le deformità del retropiede possono essere esclusivamente deformità sul piano frontale e rappresentare una semplice indicazione chirurgica osteotomica (osteotomia di Dwyer, a L secondo Pisani, a Z secondo Malerba) (fig 4) con associata un’ eventuale riparazione anatomica legamentosa in caso di persistente instabilità a correzione scheletrica eseguita.
Al contrario, però, le deformità del retropiede possono essere parte del quadro sindromico del piede cavo-varo con implicazioni neuro-muscolari. In questi casi le necessarie correzioni multiplanari e multi articolari devono essere associate ad un bilanciamento dell’apparato muscolo-tendineo (transfer tendinei)12.
2.2.2) ALTERAZIONI ANATOMICHE DELLA SOTTOASTRAGALICA COME CAUSA DI INSTABILITÀ DELLA SOTTOASTRAGALICA
Si tratta delle deformità più complesse da individuare da un punto di vista clinico e di imaging. Il trattamento “gold standard” non è ancora stato individuato. Ricordiamo solo l’esperienza di artrodesi della sottoastragalica per instabilità riferita da Roger Mann (1996) con risultati soddisfacenti anche a lungo termine, senza che questo possa, però, essere definito come la scelta chirurgica ideale28.
2.2.3) LESIONI LEGAMENTOSE DEL COMPARTO ESTERNO COME CAUSA DI INSTABILITÀ DI CAVIGLIA
Il trattamento delle lesione legamentose isolate o associate a lesioni osteocondrali consta di tre capitoli: riparazioni non-anatomiche, anatomiche e artroscopiche. Gli autori, concordemente con la letteratura moderna, suggeriscono un approccio anatomico quando possibile, riservando approcci non anatomici ai soli casi di recidiva. Per il gruppo dei pazienti-atleti ed in particolare, quelli particolarmente pesanti (basket, rugby, football americano) secondo alcuni autori parrebbero ancore rivestire un ruolo rilevante le riparazioni non anatomiche.
Tuttavia, il sacrificio di strutture anatomiche coinvolte nella fase di “push-off” e di “stop and go” pare anacronistico, soprattutto alla luce del possibile utilizzo di allograft tendinei29. Infine, data la bassa sensibilità della RMN per le lesioni del legamento peroneo-calcaneale, gli autori suggeriscono un iniziale approccio artroscopico volto all’individuazione ed al trattamento di possibili lesioni osteocondrali associate ed alla eventuale diagnosi indiretta di lesione di tale legamento (extra-articolare) al fine di meglio indirizzare il successivo programma chirurgico aperto.
2.3) RIPARAZIONI NON-ANATOMICHE
Delle tre classiche tecniche di tenodesi descritte in letteratura, solo la tecnica di Chrisman-Snook stabilizza caviglia e sottoastragalica, andando a ricostruire anche il legamento peroneo-calcaneale. La tenodesi di Evans30, pur essendo la più semplice tecnicamente, non ricostruisce ne’ il legamento peroneo-astragalico anteriore, ne’ il peroneo-calcaneale, perché posizionata in un piano sospeso tra i due. Questo spiegherebbe i buoni risultati riportati in letteratura solo a breve termine, con meno del 50% di buoni risultati a follow-up ad oltre 10 anni.
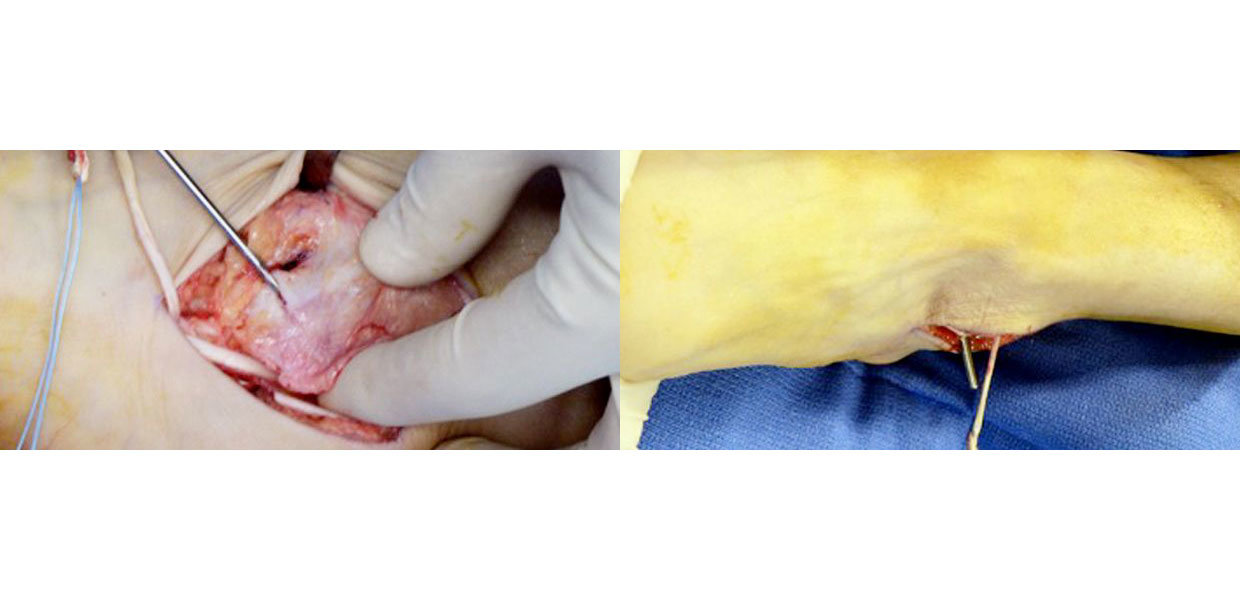
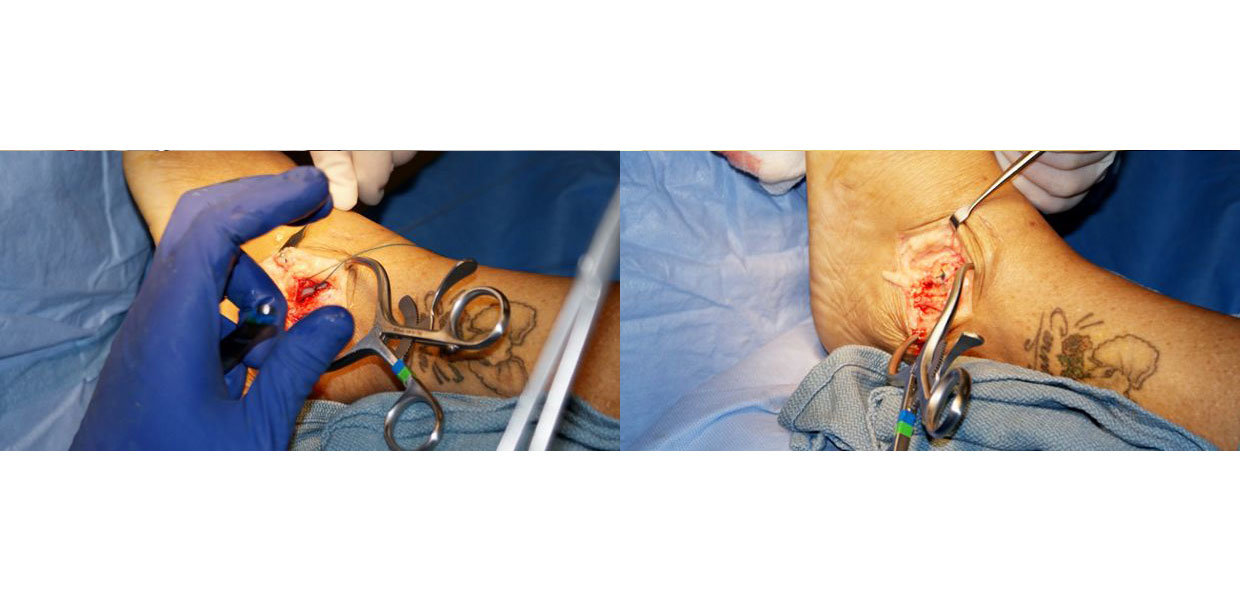
Simili insoddisfacenti risultati sono descritti in letteratura per la tecnica di Watson-Jones31, che pure ripristinerebbe inizialmente quantomeno la funzione del peroneo-astragalico anteriore. L’intervento di Chrisman-Snook32 è probabilmente il più tecnicamente difficile, ma anche quello più affidabile in termini di risultati a medio e lungo termine. Prevede il sacrifico di metà del peroneo breve per ricostruire entrambe i legamenti (peroneo-astragalico anteriore e peroneo-calcaneale). La tecnica, comunque più riproducibile e promettente appare essere la tecnica di Acevedo-Myerson29, che evita il foro attraverso l’astragalo e garantisce un maggior controllo della tensione applicata alla tenodesi, con buoni risultati a medio termine (fig. 5), (fig. 6), (fig. 7), (fig. 8).
Prevede un’incisione di 6-10 cm parallela al decorso dei peronieri ed il sacrificio di metà peroneo breve (emitendine di circa 8 cm). Si esegue, poi, un foro nell’apice peroneale da anteriore a posteriore attraverso cui far passare l’emitendine sempre in direzione antero-posteriore, ma prestando attenzione a rimanere laterali al peroneo-lungo.
È richiesto, poi, un secondo foro in corrispondenza dell’inserzione calcaneale del peroneo-breve attraverso il sustentaculum tali. L’emitendine viene passato, quindi, attraverso questo secondo foro e fissato alla giusta tensione mediante una vite ad interferenza inserita da laterale a mediale.
2.4) RIPARAZIONI ANATOMICHE
Il principio di queste riparazioni è di ricreare la normale anatomia legamentosa. Tale obiettivo può rivelarsi semplice per il legamento peroneo-astragalico anteriore che normalmente si presenta come un singolo legamento, ma che nel 10-30% dei casi è anatomicamente e funzionalmente diviso in una porzione superiore ed una inferiore, comunque, chirurgicamente ricreabili.
Diverso è per il legamento peroneo-calcaneale che, pure, presenta una chiara inserzione a livello dell’apice peroneale.
Tale legamento poi, però, nel suo decorso costituisce il pavimento della loggia dei peronieri per poi inserirsi sul calcagno con una variabilità anatomica importante, sia in termini di inserzione che, di conseguenza, in termini di lunghezza del legamento stesso. In seguito ad una rottura, può diventare ancora più difficile individuare il sito di inserzione.
Pertanto, secondo alcun autori non sarebbe possibile effettuare una vera ricostruzione anatomica del peroneocalcaneale. Le riparazioni anatomiche possono essere classificate in 4 categorie: 1) ricostruzione eseguite con i residui dei legamenti originali e strutture di supporto vascolare di rinforzo (Brostrom)33, 2) ricostruzioni eseguite con residui di legamenti originali e strutture locali di rinforzo di tipo legamentoso (Brostrom-Gould), (fig. 9), (fig.10),3) ricostruzioni con autograft, 4) ricostruzioni con allograft.
La tecnica di Brostrom-Gould33 è probabilmente la più apprezzata in letteratura per i migliori risultati anche a lungo termine e per la bassissima incidenza di complicanze. Prevede una riparazione anatomica del legamento peroneo-astragalico anteriore, mediante tunnel ossei o, meglio, ancorette (inseribili nell’astragalo o alternativamente nel perone, poco posteriormente all’inserzione del legamento di Barrett). Tale riparazione vieni, poi, protetta e vascolarmente supportata da un flap periostale distaccato dal perone. (Brostrom originale).
La riparazione così eseguita viene rinforzata tensionando il retinacolo inferiore degli estensori ad ulteriore copertura della riparazione (modifica di Gould). L’ultimo tempo chirurgico favorirebbe l’ottenimento anche di una stabilità aggiunta a livello della sottoastragalica, soprattutto in caso di una concomitante lesione del legamento peroneo-calcaneale. In tale caso una riparazione anatomica di questo secondo legamento e’ sicuramente associabile, sebbene non completamente prevedibile nel suo risultato per i motivi poco prima elencati.
Esistono diverse procedure di ricostruzione anatomiche con autograft ( generalmente hamstrings o in alternativa plantar gracile) e allograft. Normalmente viene seguito lo schema operativo offerto dalla tecnica di Acevedo Myerson, ma in questi casi vengono utilizzate 2 viti ad interferenza. Viene, infatti, praticato un foro nell’astragalo in cui viene inserire un capo del neolegamento mediante una vite ad interferenza e poi si procede come descritto per la tecnica originale di Myerson ed Acevedo. Myerson ha recentemente proposto una tecnica a cielo chiuso, tuttavia, gravata da un maggior rischio di lesione del nervo surale.
Non esistono studi a lungo termine di questi interventi a nostra conoscenza.
2.5) RIPARAZIONI ARTROSCOPICHE
Diverse tecniche di riparazione artroscopica sono state descritte. Si tratta, tuttavia, di articoli di descrizione di tecniche chirurgiche o di raccolte di casi, gravate da bassa numerosità o insufficiente follow-up. Evidente limite delle tecniche artroscopiche e’ l’impossibilità di riparare il legamento peroneo-calcaneale.
La tecnica di semplice shrinkage senza ricostruzione legamentosa pare offrire buoni risultati a breve termine, contrariamente a quanto descritto per il ginocchio. Van Dijk ipotizza che questo sia dovuto alla stabilità ossea intrinseca caratteristica della caviglia, ma lo stesso autore dubita sui risultati a medio-lungo termine di questa procedura (20).
2.6) LESIONI LEGAMENTOSE COME CAUSA DI INSTABILITÀ DELLA SOTTOASTRAGALICA
Tra le procedure non anatomiche, la tecnica di Chrisman-Snook e la Acevedo-Myerson e, tra le tecniche anatomiche, la Brostrom-Gould prestano attenzione alla riparazione del legamento peroneo-calcaneale. Questi interventi, quindi, almeno in parte, paiono adatti al trattamento dell’instabilità della sottoastragalica, specialmente in concomitanza di un’instabilità di tibiotarsica.
Tuttavia, è innegabile come manchi a tutt’oggi una procedura chirurgica ideale per questa patologia. Larsen, Kjaersgaard-Anderson (8,25) , Schon34 hanno proposto tecniche chirurgiche di ricostruzione del legamento peroneo-calcaneale nell’instabilità della sottoastragalica con risultati alterni. Kato e Pisani sono, tuttavia, gli unici che hanno rivolto i loro sforzi alla ricostruzione del legamento interosseo, inteso da loro come pivot centrale dell’articolazione. Kato19 ha proposto l’uso di un autograft di 4 mm prelevato dal tendine d’Achille, rinforzato con un neoligamento artificiale Leeds-Keio.
Il preparato viene inserito in un tunnel eseguito nel calcagno dall’angolo latero-plantare fino alla troclea talare mediale e, poi, oltre, fino ad uscire a livello della superfice dorsale dell’astragalo. La fissazione del neolegamento prevede l’uso di due cambre. Pisani2 ha, invece, proposto, l’utilizzo di un emitendine di peroneo breve. La sua tecnica chirurgica appare sicuramente più elaborata con un tunnel a V nell’astragalo e due tunnel paralleli nel calcagno. Il tendine viene suturato a se stesso al termine del passaggio nel tunnel a V e nel calcagno.
Quello di Pisani è anche lo studio a più elevata numerosità (47 pazienti), con un follow-up minimo di 2 anni (per 38 pazienti). Riferisce di 29 pazienti completamente soddisfatti della procedura. Come, tuttavia, insegna la tradizione ortopedica classica, quando si assiste ad un moltiplicarsi di interventi per la soluzione di un unico problema, probabilmente significa che un intervento ottimale, definibile come gold standard, ancora non esiste.
3] INSTABILITÁ FUNZIONALE
È una patologia multifattoriale non di interesse chirurgico.
Torna in cima
Conclusioni
L’instabilità peritalare laterale è un’entità patologica complessa e dall’eziologia multi-fattoriale. Per il suo inquadramento diagnostico e per il successivo trattamento è fondamentale una conoscenza approfondita della biomeccanica del piede e della caviglia e, pertanto, è raccomandabile che a prendersene cura sia uno specialista con le necessarie competenze. In questa sede proponiamo il nostro nuovo algoritmo terapeutico che riteniamo possa essere una valida guida nella sistematizzazione della diagnosi e della cura di una patologia solo apparentemente banale, ma in realtà non ancora del tutto compresa in ogni suo aspetto.
Torna in cima
anno: 2012
BIBLIOGRAFIA
1. Hintermann B, Sommer C, Nigg B. Influence of ligament transection on tibial and calceneal rotation with loading and dorsi-plantarflexion. Foot Ankle Int 1995;19:567–71.
2. Pisani G. Chronic laxity of the subtalar joint. Orthop. 1996;19:431–437
3. Sommer C, Hintermann B, Nigg B. Influence of ankle ligaments on tibial rotation: an in vitrostudy”. Foot Ankle 1996;17:79– 84.
4. Hintermann B, Sommer C, Nigg B. Influence of ligament transection on tibial and calceneal rotation with loading and dorsi-plantarflexion. Foot Ankle Int 1995;19:567–71.
5.Inman VT. The joints of the ankle. Baltimore: Williams Wilkins; 1979.
6. Leardini A, Catani F, Giannini S, et al. Computer-assisted design of the sagittal shapes of a ligament-compatible total ankle replacement. Med Biol Eng Comput 2001;39:168–75.
7. Knupp M, Magerkurth O, Ledermann HP, Hintermann B.: The surgical tibiotalar angle – a radiological study. Foot Ankle Int 2006;27(8):612-616.
8. Heilman AE, Braly G, Bishop JO, et al. An anatomic study of subtalar instability. Foot Ankle. 1990;10:224–228.
9. Wiersman PH, Grifioen FMM. Variations of three lateral ligaments of the ankle. A descriptive anatomical study. Foot. 1992;2:218–222
10. Leardini A. Geometry and mechanics of the human ankle complex and ankle prosthesis design. Clin Biomech 2001;16:706– 9.
11. Harper MC. The lateral ligamentous support of the subtalar joint. Foot Ankle Int. 1991;11:354–358.
12. Meyer JM, Lagier R. Post-traumatic sinus tarsi syndrome: an anatomic and radiological study. Acta Orthop Scand. 1977;48:121–128.
13. Freeman MA, Dean MR, Hanham IW. The etiology and prevention of functional instability of the foot. J Bone Joint Surg. 1965;47B:678–685.
14. Strauss JE , Forsberg JA , Lippert FG . Chronic lateral ankle instability and associated conditions: a rationale for treatment . Foot Ankle Int . 2007;28(10):1041–1044.
15. Paley D, Herzenberg JE, Tetsworth K, McKie J, Bhave A. Deformity planning for frontal and sagittal plane corrective osteotomies.Orthop Clin North Am. 1994: 25 (3):425-65.
16. Pagenstert GI , Hintermann B , Barg A , et al. Realignment surgery as alternative treatment of varus and valgus ankle osteoarthritis . Clin Orthop Relat Res . 2007;462:156–168.
17. Younger AS , Hansen ST . Adult cavovarus foot . J Am Acad Orthop Surg . 2005;13(5):302–315.
18. Laurin CA, Ouellet R, St.-Jacques R. Talar and subtalar tilt: an experimental investigation. Can J Surg. 1968; 1:270–279.
19. Kato T. The diagnosis and treatment of instablity of the subtalar joint. J Bone Joint Surg. 1995;77B:400–406.
20. Van Dijk CN. On diagnostic strategies in patients with severe ankle sprain [master’s thesis]. Amsterdam: Universiteit van Amsterdam; 1994.
21. Klenerman L. The management of sprained ankle. J Bone Joint Surg Br. 1998;80:11–12.
22. Van Dijk CN, Lim LS, Bossuyt PM, et al. Physical examination is sufficient for the diagnosis of sprained ankles. J Bone Joint Surg Br. 1996;78:958–962.
23. Thermann H, Zwipp H, Tscherne H. Treatment algorithm for chronic ankle and subtalar instability. Foot Ankle Int. 1997;18:163–169.
24. Keefe DT, Haddad SL. Subtalar instability: Etilogy, diagnosis and management. Foot Ankle Clin. 2002; 3: 577-609.
25. Karlsson J, Andreasson G. The effect of external ankle support in chronic lateral ankle joint instability. Am J Sports Med. 1992;20:257–261.
26. International Society of Arthroscopy, Knee Surgery and Orthopaedic Sports Medicine — International Federation of Sports Medicine (ISAKOS–FIMS). World Consensus Conference on Ankle Instability. Editors: KM Chan Jon Karlsson. C. Niek van Dijk. Diagnosis of ankle sprain: history and physical examination. 21–22, January 2005.
27. Stufkens SA, Van Bergen CJ, Blankevoort L, Van Dijk N, Hintermann B, Knupp M. The role of the fibula in varus and valgus defomrity of tibia. J Bone J Surg Br 2011; 93B (9): 1232-39.
28. Mann RA. Athletic injuries to the soft tissues of the foot and ankle. In: Mann RA, Coughlin MJ editor. Surgery of the foot and ankle. 7th edition. St. Louis (MO): Mosby; 1999;p. 1153–1165.
29. Acevedo JI, Myerson MS. Modification of the Chrisman-Snook technique. Foot Ankle Int. 2000;21:154–155.
30. Rosenbaum D, Becker HP, Sterk J, et al. Long-term results of the modified Evans repair for chronic ankle instability. Orthopedics. 1996;18:451–455.
31. Watson-Jones R. Recurrent forward dislocation of the ankle joint. J Bone Joint Surg. 1952;34B:519–522.
32. Snook GA, Chrisman OD, Wilson TC. Long-term results of the Chrisman-Snook operation for reconstruction of the lateral ligaments of the ankle. J Bone Joint Surg Am. 1985;67:1–7.
33. Gould N, Selligson D, Gassman J. Early and late repair of lateral ligaments of the ankle. Foot Ankle. 1980;1:84–89.
34. Schon LC, Clanton TO, Baxter DE. Reconstruction for subtalar instability: a review. Foot Ankle. 1991;11:319–325
Torna in cima